האם אנחנו מתקרבים ליום שבו יפסיקו לנסות לתקן לב גמור? על מורשת המנתחים מטקסס והלבבות המלאכותיים
X זמן קריאה משוער: 21 דקות
הסקל קארפ היה בן 37 כשעבר את התקף הלב הראשון שלו, ובמהלך עשר השנים הבאות הוא סבל משלל בעיות נלוות. בשנת 1969 הוא כבר הגיע למצב שבו כל מאמץ קל, כמו סירוק השיער או צחצוח השיניים, גורם לו כאב בחזה או קוצר נשימה קיצוני.
לפי הסיווג שקבעה החברה הקרדיולוגית של ניו יורק ב-1928, ישנן ארבע דרגות של אי ספיקת לב; קארפ סווג בדרגה 4, החמורה ביותר. המנתח שטיפל בו בבית החולים סנט לוק שבטקסס ב-1969, היה אדם נמרץ בשם דנטון קוּלי. "לאיש היה לב מורחב ואני קיוויתי שנוכל להקטין אותו כדי להשיב לו חלק מהתפקוד", אומר קולי. אבל קארפ לא הגיב היטב לטיפול; מחצית מהלב שלו כבר היה במצב אבוד. קולי צפה את זה. הוא דן בבעיה הזו עם קארפ לפני הניתוח: "אני לא חושב שהלב שלך יהיה חזק מספיק לעמוד בניתוח", הוא אמר לו. אבל לקולי הייתה הצעה בשבילו: אם בסוף הניתוח יהיה הלב של קארפ חלש מדי, מה דעתו על תחליף – לב מלאכותי ניסיוני שפותח במעבדה.
הלב המכני היה אמור לשמש כ"גשר" זמני במטרה להעניק זמן נוסף לחולים הממתינים לתורם מתאים. הוא הורכב מחלק אחד שנועד להשתלה, גדול יותר מלב אנושי, שהופעל על-ידי חלק נוסף – קונסולה חיצונית בגודל של פסנתר עומד. המכשיר שלח אוויר דחוס דרך שני צינורות עשויים סיליקון ובד (שחדרו לגופו של המטופל מתחת לכלוב הצלעות) אל תוך הלב המלאכותי: אחד שימש כמשאבה שמאלית והשני כמשאבה ימנית, כשבכל אחד מהם בלון. כשאחד מחדרי הלב התמלא בדם, הבלון המתאים התמלא באוויר ודחף את הדם החוצה, וכך קארפ נשאר בחיים.
היסטוריה של לבבות מקולקלים
כ-610,000 איש מתים מדי שנה ממחלות לב בארצות הברית לבדה. חלק גדול ממקרי המוות האלה היה אפשר, באופן פוטנציאלי, למנוע בעזרת השתלה
מעולם לא היה צורך רב כל כך בתיקון לבבות מקולקלים. כ-610,000 איש מתים מדי שנה ממחלות לב בארצות הברית לבדה. חלק גדול ממקרי המוות האלה היה אפשר, באופן פוטנציאלי, למנוע בעזרת השתלה, אך למרבה הצער אין די לבבות זמינים. עד לפני זמן לא רב היו הרופאים מוגבלים ביכולתם לתקן לב שהתקלקל. ציון הדרך המשמעותי הראשון התרחש ב-1912, כשהמנתח הצרפתי תאודור טופייה השתמש באצבעותיו כדי להרחיב את מסתם אבי העורקים של אחד ממטופליו (המסתם שולט בזרימת הדם מהחדר השמאלי של הלב אל אבי העורקים). אך הרגע המכונן בתחום ניתוחי הלב היה ניתוח ה"תינוק הכחול" הראשון, שנערך בבית החולים ג'ונס הופקינס בבולטימור שבמרילנד בנובמבר 1944. בעקבות אבחנה של עמיתתו הלן טאוסיג, חיבר אלפרד בליילוק את אבי העורקים של תינוקת לעורק הריאה שלה, וכך נתן לדם הזדמנות שנייה לעבור חמצון (הגוון הכחול של התינוקת נבע מחוסר בדם מחומצן).

כריסטיאן ברנרד, 1968
עם זאת, עברו עוד שנים לפני שרופאים יכלו לתקן את חלקו הפנימי של הלב; פתיחתו הייתה גורמת למות החולה תוך דקות. היה צורך בכלי שיעצור את זרימת הדם לתוך חדרי הלב, ובה בעת יאפשר לדם להמשיך לזרום בשאר הגוף כדי שהאיברים החיוניים יקבלו חמצן. ההישג הזה התרחש לראשונה רק ב-1953, אז נערך ניתוח לב פתוח ראשון בעזרת מכונת לב-ריאה בבית הספר לרפואה ע"ש ג'פרסון בפילדלפיה. ובכל זאת, הפתרון היחיד עבור חולי לב רבים – גם היום – הוא השתלה של לב בריא וטבעי. ב-1967 ביצע כריסטיאן ברנרד, מנתח דרום-אפריקאי, את השתלת הלב האנושי הראשונה בעולם בקייפטאון. הניתוח היה כמו יריית פתיחה; במהרה החלו רופאים בכל העולם להשתיל לבבות.
הבעיה הייתה שכל המנותחים מתו תוך שנה מרגע ההשתלה, כיוון שמערכת החיסון שלהם דחתה את הרקמה הזרה. כדי להתגבר על הבעיה הזאת ניתנו להם תרופות שידכאו את מערכת החיסון. אבל במובן מסוים היו התרופות האלה יעילות מדי: הן החלישו את הגנות הגוף עד כדי כך שבסופו של דבר המנותחים מתו מזיהום. היה נדמה שהרפואה חזרה לנקודת המוצא.
מייקל דבייקי, 2002.
את מקורותיו של הלב המלאכותי הראשון אפשר למצוא אצל מייקל דבייקי (DeBakey), המנטור לשעבר של דנטון קולי. דבייקי היה אחד מענקי הקרדיולוגיה האמריקאית, ונודע בכינוי "הטורנדו מטקסס". "הוא היה רשע מרושע", אומר אוסקר הווארד "באד" פרייז'ר, מנתח אחד מני רבים שהוכשרו על-ידי הטורנדו. הוא ניהל את בית החולים כמו מחנה אימונים של חיל הנחתים, ורוב המתמחים עבדו עד 72 שעות ברצף כעניין שבשגרה. פעם אחת הוא פיטר שבעה ראשי מחלקות בו זמנית כי הם לא עמדו באמות המידה שלו. אבל אמות המידה התובעניות שלו עזרו לבית הספר לרפואה ביילור לצבור מוניטין, והקמפיינים שערך לגיוס כספים עזרו לערוך מחקרים על מכשירים שונים – כולל הלב המלאכותי. "בלעדיו לעולם לא היו לנו המכשירים האלה", אומר פרייז'ר.
ואכן, מקובל לחשוב שדבייקי ייסד את תחום הלבבות המלאכותיים בעזרת המענק שקיבל ב-1964 מהמכון הלאומי למחלות לב, ריאה ודם (NHLBI). המכשיר שהושתל בקארפ ב-1969 היה תוצר של המחקר הזה, אבל עד אותו זמן הוא נבדק רק על עגלים, ואף אחת מהחיות לא שרדה יותר מכמה שעות. הוא מעולם לא נבדק על מטופלים אנושיים. עד הסקל קארפ. העניין הוא שקולי לא ממש אמר לדבייקי מה הוא מתכנן לעשות. בזמן שקארפ נכנס לניתוח, דבייקי היה ב-NHLBI בוושינגטון די.סי; הוא נסע לשם כדי לבקש מימון נוסף. במשך חודשים ערכו שניים מבני חסותו שינויים בלב המלאכותי ללא ידיעתו. בספרו " 100,000 Hearts: A surgeon’s memoir", מספר קולי כיצד הוא הביא את המכשיר בדצמבר 1968 לדוקטור דומינגו ליוטה, עמית מחקר במעבדה של דבייקי. לפי קולי, ליוטה היה מתוסכל במעבדה; הוא הרגיש שמפעל חייו יורד לטמיון כיוון שדבייקי התחיל לפקפק באפשרות לבנות לב מלאכותי שלם והחליט להתמקד בפיתוח משאבות למכשיר "חלקי" שיתמוך בלב הטבעי של המטופל.
לפי דבייקי, ב-1969 לקח קולי את המכשיר והשתיל אותו ללא רשות כדי להיות המנתח הראשון בעולם שהשתיל לב מלאכותי. קולי וליוטה שינו את מבנה המסתמים, ושינו גם את שם המכשיר ל"לב קולי-ליוטה". כוונתם הייתה שהלב ישמש כגשר חירום בזמן שהמטופלים מחכים להשתלה. ההשלכות המקצועיות היו קשות. דבייקי שמע לראשונה על הניתוח מהתקשורת; עיתונאים שידעו שהוא בוושינגטון התדפקו על דלת חדר המלון שלו כדי לקבל תגובה. דבייקי קרא לקולי גנב. הוא ראה במעשה בגידה, מהלך ילדותי שנעשה בכוונה "להשיג" אותו. הריב נמשך 40 שנה והגיע גם לשער של "טיים" ב-1970.

שער המגזין Time ב-1970 המתייחס למריבה בין קולי ודבייקי.
קולי הגן על התנהגותו פעמים אינספור. הוא אומר שהסיבה היחידה שהוא ביצע את המהלך הנואש היה הרצון להציל חיים. ולמשך זמן מה, הוא הצליח. הסקל קארפ חי יותר מהעגלים שדבייקי ניתח – מספיק זמן כדי למצוא תורם. לאחר 64 שעות עם הלב המלאכותי, קולי השתיל בו לב טבעי. אבל קארפ מת 36 שעות לאחר מכן מדלקת ריאות ואי ספיקת כליות. אשתו של קארפ תבעה את קולי בטענה שהוא מעולם לא אמר להם שהלב המלאכותי הוא מכשיר ניסיוני. קולי הגן על עצמו בהצלחה בבית המשפט.
מה עושים כשהלב מפסיק לפעום?
אף על פי שבאד פרייז'ר כבר בן 74 ולראשו רעמת שיער לבנה, עדיין ניכרת בו השפעת הרגע שבו חייו של אדם צעיר היו – באופן מילולי – מונחים בידיו. השנה הייתה 1965, ופרייז'ר היה סטודנט לרפואה. למטופל בן ה-18 הייתה בעיה באחד המסתמים. הוא נשלח מאיטליה, שם לא נעשו בזמנו ניתוחי לב. מטופלים איטלקים נשלחו בעיקר לארצות הברית, ורובם טופלו על-ידי דבייקי או קולי. במהלך הניתוח (דבייקי היה המנתח הראשי) עצר לבו של הנער ופרייז'ר התבקש לאחוז בלב ולעסות אותו כדי לשמר את זרימת הדם. בשלב מסוים חזר הנער להכרה והביט לפרייז'ר ישר בעיניים. הבעיה הייתה שלבו של המטופל לא התחיל לפעום בכוחות עצמו. אחרי זמן מה אמר דבייקי לפרייז'ר לעצור: "לא נצליח להציל אותו", הוא אמר. המתמחה הראשי הסכים. שניהם אמרו לפרייז'ר להפסיק. הוא לא רצה. אם יעצור, הנער ימות. אבל לא היה טעם להמשיך; הלב לא הגיב. בסופו של דבר נאלץ פרייז'ר להפסיק.
כל זה קרה לפני קרוב ל-60 שנה, אבל הוא עדיין שומע את בכי האם שאת בנה לא הצליח להציל. המוות הזה שתל בפרייז'ר מחשבה שהשתלטה על כל ישותו: "אלוהים אדירים, אם אני יכול לעשות את זה עם היד שלי, אנחנו חייבים להיות מסוגלים לפתח מכשיר שיעשה את אותו דבר, שנוכל פשוט לשלוף מהמגירה במידת הצורך". אחרי לימודי הרפואה שירת פרייז'ר במלחמת וייטנאם. הוא חזר לטקסס ולביילור ב-1971, נלהב לעבוד על משאבות לב. אבל אחרי תקרית הלב המלאכותי פיטר דבייקי את ליוטה וסילק את כל שאר עובדי המעבדה. תוכנית המשאבה מתה, אבל היא קמה לתחייה במכון הלב של טקסס השוכן בסמוך לביילור. בראשה עמד דנטון קולי.
יש הרבה סיבות לאי ספיקת לב. לכן, בדומה ל"סרטן", היא משמשת כמונח-גג המכיל בתוכו מגוון של בעיות: לחץ דם גבוה, מחלות לב כלליות, נזק למסתמים וחולשה בשריר הלב. כשהלב חולה, התאים נחלשים ומתעייפים בהדרגה וגורמים לאיבר להתרחב כמו גומי בתחתונים ישנים
בשלב זה בעלילה כבר ביצע קולי יותר ניתוחי לב מכל מנתח אחר בעולם. פרייז'ר קיבל את ההחלטה הקשה לעזוב את המעבדה של דבייקי ולסיים את ההתמחות שלו מעבר לכביש. דבייקי לא דיבר איתו במשך עשר שנים. באמצע שנות ה-60 כבר החלו להיערך ניתוחי לב פתוח בכל העולם, אבל רופאי מכון הלב של טקסס ביצעו יותר ניתוחי לב פתוח מכל שאר בתי החולים בארצות הברית גם יחד. ביוסטון היו אילי נפט עשירים שרצו לעשות דברים בעלי משמעות עם הכסף שלהם, ובתי החולים לא היססו להפיק תועלת מרוחם הפילנתרופית.
כיום שוכן ביוסטון המרכז הרפואי של טקסס, אחד הקומפלקסים הרפואיים הגדולים בעולם. הוא נמצא כחמישה קילומטרים דרומית למרכז העיר וגורדי השחקים שלו, המתנשאים אל השמים התכולים ובוהקים תחת השמש של יוסטון, מזכירים מרכז פיננסי עירוני. יש בו 21 בתי חולים, 13 ארגוני סיוע, שמונה מוסדות אקדמיים ומחקריים, שלושה בתי ספר לרפואה, שתי אוניברסיטאות, בית ספר לרפואת שיניים ומעל ל-100,000 עובדים – יותר מאשר באפל או בגוגל – באזור הקרוב בגודלו לגיברלטר. וב-2014 בוצעו בו יותר ניתוחי לב מאשר בכל מקום אחר בעולם, רבים מהם על-ידי באד פרייז'ר. "זה עסק קשה, השתלות לב", אומר פרייז'ר. לתפיסתו, "אתה פשוט מבטיח להם מוות בטרם עת" (אם כי ללא ההשתלה הם היו מתים מוקדם אף יותר). חצי מהמושתלים מתים תוך עשר שנים, ורק כעשרה אחוזים מגיעים ל-20 שנה. מחוץ למשרדו תלויה תמונה של אדם שחי 33 שנה. הוא מקרה יוצא דופן.
הלב הוא בעצם גוש שרירי המחולק לארבעה תאים פנימיים. שני העליונים נקראים "עלייה" (או "פרוזדור") ושני התחתונים נקראים "חדר". בצד הימני, דם דל בחמצן זורם מהגוף והראש אל תוך העלייה הימנית, שמזרימה אותו למטה אל החדר הימני, והוא בתורו מזרים דם אל הריאות. בינתיים, בצד השמאלי, דם עשיר בחמצן מהריאות נכנס לעלייה השמאלית, שמזרימה אותו אל החדר השמאלי, ומשם הוא ממשיך אל הגוף והראש. במערכת הזאת יש תפקיד מרכזי לארבעת המסתמים שבין העליות והחדרים: הם נסגרים בשעה שהעליות והחדרים מתכווצים, וכך דואגים שהדם יזרום בכיוון הנכון.
יש הרבה סיבות לאי ספיקת לב. לכן, בדומה ל"סרטן", היא משמשת כמונח-גג המכיל בתוכו מגוון של בעיות: לחץ דם גבוה, מחלות לב כלליות, נזק למסתמים וחולשה בשריר הלב (קרדיומיופתיה), שבעצמה עלולה לנבוע מגורמים שונים. כשהלב חולה, התאים שלו נחלשים ומתעייפים בהדרגה וגורמים לאיבר להתרחב כמו גומי בתחתונים ישנים. הוא גדל וגדל, וככל שהוא גדל פוחתת יכולתו להזרים דם. אי ספיקת לב מתרחשת כשהלב, שאינו אלא משאבה, אינו יכול עוד להזרים דם ביעילות.

לב מלאכותי בתצוגה בלונדון. צילום: וויקיפדיה
אחרי שהלב של קולי וליוטה הגיע לכותרות, התחילו מדענים אחרים לעבוד על לבבות מלאכותיים משלהם. אחד המכשירים החשובים ביותר, אם לא החשוב שבהם, נולד כשווילם קולף, רופא וממציא שבנה את מכונת הדיאליזה הראשונה, הזמין מהנדס רפואי בשם רוברט ג'רוויק לעבוד איתו באוניברסיטת יוטה. פרי עבודתם היה הג'רוויק-7 (Jarvik-7). מכשיר זה, שהורכב משתי משאבות, שני צינורות אוויר וארבעה מסתמים, היה גדול פי שניים מלב אנושי נורמלי, וניתן להשתלה רק בחולים הגדולים ביותר – בעיקר בגברים בוגרים. הקונסולה החיצונית של הג'רוויק-7 הייתה קטנה מעט מהקונסולה בגודל הפסנתר של לב קולי-ליוטה. היו לה גלגלים, היא הייתה רחבה וכבדה כמו מקרר ביתי (אך נמוכה יותר), ודרשה חיבור למקורות של אוויר דחוס, ואקום וחשמל.
ב-1982 קיבלו ג'רוויק וקולף אישור ממנהל המזון והתרופות האמריקאי (FDA) להשתיל את הג'רוויק-7 בחולים אנושיים, וכך הם עשו עוד באותה שנה. המטופל הראשון שלהם היה רופא שיניים בן 61 בשם ברני קלארק, שחי בעזרת הג'רוויק-7 במשך 112 יום. המטופל השני, ב-1984, מת לאחר 620 יום. מתועדים חמישה מטופלים שהג'רוויק-7 הושתל בהם לשימוש קבוע, וכולם מתו מזיהומים או שבץ בתוך שנה וחצי מהניתוח.
בשנים שאחרי יצירתו נאלץ הלב המלאכותי של ג'רוויק להתמודד בעיקר עם קשיים פיננסיים, לא רפואיים. ב-1990 נסגרה יצרנית המכשיר, Symbion, Inc (שבראשית דרכה הייתה בבעלות קולף וג'רוויק), והשימוש בלב המלאכותי הופסק כיוון שהוא לא הצליח עוד לעמוד בדרישות של מנהל המזון והתרופות. הטכנולוגיה ניצלה בזכות שיתוף פעולה אקדמי ועסקי – המרכז הרפואי האוניברסיטאי בטוסון שבאריזונה רכש את הפטנט יחד עם קרן המחקר MedForte, גוף מחקר לא מסחרי מסולט לייק סיטי. המכשיר שונה פעמים רבות וזכה למגוון שמות חדשים; בזמן כתיבת מאמר זה, הוא הלב המלאכותי השלם היחיד המאושר על-ידי מנהל המזון והתרופות כ"גשר" למטופלים הממתינים להשתלת לב אנושי.
המנתח המחזיק בשיא למספר השתלות הלב המלאכותי הרבות ביותר, וכן בשיא למספר חולי הלב המטופלים (יותר מ-1,100), הוא באד פרייז'ר. והמכשיר שהוא השתיל יותר מכול הוא צאצא ישיר של הג'רוויק-7, ה"סינקרדיה" (SynCardia). המכשיר מחליף את שני החדרים של המטופל. הסינקרדיה נתפר לעליות (החלק העליון של הלב) של המטופל, ויש לו שני צינורות שמנקבים את העור ומתחברים לכל החיישנים, המנועים והרכיבים האלקטרוניים שמפעילים אותו. החלקים החיצוניים האלה יושבים בתיק בגודל קופסת אוכל, שנישא מחוץ לגוף – אם כי משקלו כמעט שישה קילוגרמים, לא קל במיוחד. ולמען האמת, הוא לא שונה כל כך מהמכשיר של קולי וליוטה משנות ה-60, או מזה של ג'רוויק מ-1982. "כן, יש לו כמה אזעקות מגניבות ואת המנגנון שלו, אבל אלה עדיין בוכנות שעולות ויורדות ומנועים שמזרימים אוויר פנימה והחוצה", אומר ד"ר ויליאם כהן, עמיתו של פרייז'ר.
הגרסה הנוכחית של סינקרדיה היא כבדה ומסורבלת, ובגלל הצינורות שמנקבים את העור, הסיכון לזיהום נותר גבוה. "זה פרימיטיבי", אומר כהן. "זה צעצוע אמבטיה... זה באמת נראה כמו צעצוע לאמבטיה". אבל, הוא מוסיף, "הוא גאוני מפני שהוא פשוט כל כך", וזה אולי מסביר למה העיצוב לא השתנה בצורה משמעותית כבר יותר מ-25 שנה. והוא יעיל מספיק כדי שהחולים יוכלו לחזור לאורח חיים פעיל – את המכשיר אפשר לשאת בתיק גב, ומטופלים מסוימים אפילו משחקים טניס או רוכבים על אופניים.
הבעיה העיקרית מבחינת פרייזר וכהן היא תוחלת החיים המוגבלת שלו. הדגם הנוכחי של סינקרדיה עולה בסביבות 100,000 דולר, ויש להחליפו מדי שלושה חודשים כי החלקים הפנימיים, שלפי כהן פועמים כ-120,000 פעם ביום, פשוט מתבלים. וכך, בדומה לג'רוויק-7 או לקולי-ליוטה, הוא יעיל רק כ"גשר" שמשאיר חולים בחיים עד למציאת תורם מתאים.
אביוקור הושתל ב-15 בני אדם – חמש מההשתלות בוצעו על-ידי פרייז'ר במכון הלב של טקסס. ובכל זאת, גם אצל המטופל ששרד יותר מכולם התקלקל המכשיר אחרי פחות משנה וחצי. רוב המטופלים החזיקו מעמד חמישה עד תשעה חודשים
יתרה מזו – כפי שפרייז'ר אומר לי, בעוד כהן מהנהן בהסכמה מאחוריו – מטופלים שכבר עברו השתלה לא קולטים היטב את המכשיר, כי הלב שלהם כולו נמצא באי-ספיקה. הדבר היחיד שיעזור להם הוא לב חדש לגמרי. "יש לנו מטופל עם לב פנאומטי", אומר פרייז'ר. "הוא בחור צעיר. השתלתי לו כשהוא היה בשנות ה-20 שלו, והוא דחה את הלב בגיל 30. שמנו לו [את הסינקרדיה], והוא חי איתו כבר שלוש שנים בערך. אבל המכשיר יקרוס. אנחנו כבר יכולים לראות שהוא מתחיל לקרוס, אבל מצד שני אנחנו לא יכולים להשתיל לו לב חדש כי יש לו יותר מדי נוגדנים [שיידחו את הלב החדש] ו[בכל מקרה] אנחנו לא מוצאים תורם".
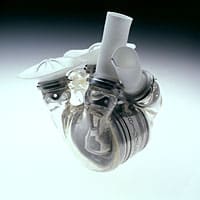
צילום של הלב המלאכותי ״אביוקור״.
"זה לא עובד כמו שצריך", הוא נאנח. "זה עדיף על מוות", אומר כהן. הסינקרדיה אינו פתרון ארוך טווח לאי ספיקת לב, אבל זה נכון גם לרבות מהחלופות. בתחילת שנות ה-2000 חשפה חברת "אביומד" (Abiomed) ממסצ'וסטס לב חדש, שבניגוד לסינקרדיה, נועד להיות פתרון קבוע – לב חלופי לחולי אי-ספיקת לב במצב קשה שאינם מועמדים להשתלה, וששום טיפול אחר לא עזר להם. ל"אביוקור" (Abiocor) של אביומד יש סוללה פנימית מושתלת שמוטענת ללא הפסקה על-ידי קונסולה חיצונית או סוללה שהמטופל נושא עליו. לכן אין צינורות או חוטים המנקבים את העור, והסיכוי לזיהום נמוך יותר.
אביוקור הושתל ב-15 בני אדם – חמש מההשתלות בוצעו על-ידי פרייז'ר במכון הלב של טקסס. ובכל זאת, גם אצל המטופל ששרד יותר מכולם התקלקל המכשיר אחרי פחות משנה וחצי. רוב המטופלים החזיקו מעמד חמישה עד תשעה חודשים. המכשיר – שגודלו כגודל מלון – היה, בדומה לקודמיו, גדול וקשה מדי להשתלה. האביוקור האחרון הושתל ב-2009. שוב נראה שהרפואה חזרה לנקודת המוצא.
ואולי, בעצם, זה לא דבר רע כל כך. כל הלבבות המלאכותיים האלה, בין שהם נועדו לתמוך בלב או להחליף אותו, מנסים לחקות את תפקודי הלב, את זרימת הדם הטבעית. סינקרדיה, אביוקור, אפילו הלב המקורי של קולי וליוטה, היו מתמלאים בדם ואז פולטים אותו בכוח אל הגוף. התוצאה היא מה שמכונה "משאבה פועמת" (pulsatile pump), שבדומה ללב טבעי עובדת בקצב ממוצע של 80 פעימות לדקה. זאת הסיבה לתנועה העדינה שאתם חשים כשאתם מצמידים את אצבעותיכם למפרק כף היד או לחזה – הדופק שלכם, שהולם בהתאם לפעימות לבכם. פרייז'ר, כהן ומכון הלב של טקסס עובדים כיום על גל חדש של לבבות מלאכותיים, שבינם לבין קודמיהם יש הבדל מכריע אחד: הם לא פועמים.
דוקטור, אין דופק
בורג ארכימדס היה מכשיר עתיק ששימש לשאיבת מים ממקום נמוך כנגד כוח הכבידה. כפי שאפשר להבין משמו, המכשיר בן המאה השלישית הומצא, לפי הסברה הרווחת, על-ידי איש האשכולות היווני ארכימדס. מדובר בעצם בצינור חלול שבתוכו בורג; כשמכניסים את קצהו התחתון למים ומסובבים אותו, המים עולים. המכשיר שימש בעיקר לניקוז מים ממכרות ומאזורים אחרים של מים רדודים. ב-1976, במהלך התנדבות רפואית במצרים, ראה הקרדיולוג ריצ'רד ק. ומפלר שני גברים משתמשים במכשיר כזה כדי לשאוב מים מנהר, וזה העניק לו השראה. הוא חשב לעצמו שאולי אפשר ליישם את העיקרון הזה גם כדי להזרים דם.
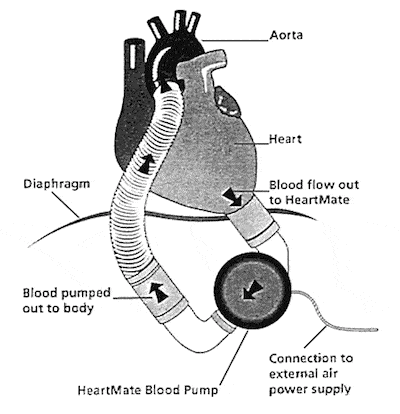
איור של מכשיר ה-Hemopump .
התוצאה הייתה ה-Hemopump, מכשיר בגודל מחק של עיפרון. כשהבורג שבתוך המשאבה מסתובב, הדם מוזרם מהלב אל שאר הגוף. בזמנו לא היו מנועים קטנים מספיק שאפשר להכניס למכשיר שניתן להשתיל, אז ומפלר מיקם מנוע חיצוני על רגלו של המטופל, והשחיל כבל שחיבר בין עורק הרגל למשאבה. באופן טבעי, הרופא הראשון שהשתיל את המכשיר – תחילה בפרה ואז בבן אדם – הוא באד פרייז'ר, באפריל 1988. ה-Hemopump היה משאבת ה"זרימה הרציפה" הראשונה בעולם. טורבינות המסתובבות במהירות יוצרות זרימה בלתי פוסקת, כמו מים שזורמים בצינור גינה. אין כאן פרצי דם הנפלטים לגוף. אין "פעימות לב". לבו של המטופל ממשיך לפעום, אבל הזרימה הרציפה מהמכשיר מסווה את הדופק כך שלעתים קרובות אי אפשר להרגיש אותו במפרק כף היד או בצוואר.
זה היה מכשיר זמני שאפשר היה להשתמש בו רק כאשר המטופל שוכב במיטה ללא תנועה. ה-Hemopump לא היה אמור להיות תחליף ללב; תפקידו העיקרי הוא להקל את עומס העבודה של הלב ולתת לו מנוחה. הוא נועד להתאוששות, כמו כיסא גלגלים ללב. אבל היו לו בעיות. בגלל הצורך להחדיר צינורית דרך עורק הירך, ואז להעלותה עד שהקצה שלה יעבור מעל מסתם אבי העורקים, היא הייתה גדולה מדי עבור 20 אחוז מהמטופלים. יתר על כן, לא היו אז מנועים חזקים מספיק כדי להניע את הטורבינות במהירות הנדרשת, ובנוסף, במחקרים הראשוניים הכבל היה נקרע. בסופו של דבר המימון הופסק, ובתחילת שנות ה-90 כבר חדל השימוש ב-Hemopump.
אבל הוא עדיין איתנו, ברוח. האבטיפוס ללב החדש של אביומד, "אימפלה" (Impella), משתמש בטכנולוגיה דומה בשילוב פיתוחים הנדסיים מודרניים. יש לו מנוע קטן כל כך שהוא יושב בתוך המכשיר בקצה הצנתר, ולא מחוץ לגוף. אימפלה היא משאבת הלב הקטנה ביותר בשימוש כיום – גדולה רק מעט יותר מעיפרון – ובמרץ 2015 היא אושרה לשימוש קליני על-ידי מנהל המזון והתרופות; היא מסוגלת לתמוך בלב עד שש שעות במהלך ניתוחים. בינתיים במכון הלב של טקסס, פרייז'ר וכהן – בהשראת ומפלר – עובדים על בורג ארכימדס משלהם. ה-HeartMate II, בדומה ל-Hemopump, לא מחליף את הלב אלא משמש לו כקביים. גודלו ומשקלו כשל אבוקדו קטן, ולכן הוא מתאים לשימוש במגוון רחב יותר של מטופלים מאשר הסינקרדיה. על הנייר יש לו גם תוחלת חיים ארוכה יותר – עד עשר שנים. מה שמאפשר זאת היא טכנולוגיית הבורג: המדחף המסתובב יוצר פחות חיכוך מאשר המכשירים המלאכותיים הפועמים, ולכן הוא מתבלה לאט יותר. מאז שהוא אושר לשימוש בינואר 2010, הוא הושתל אצל קרוב ל-20,000 איש – כולל דיק צ'ייני, סגן נשיא ארצות הברית לשעבר – ו-20 מתוכם חיים עם המכשיר כבר יותר משמונה שנים. כמעט שאי אפשר להרגיש אצלם דופק.
ובינתיים כבר התחילו ניסויים בבעלי חיים לגרסה הבאה של המכשיר. ה-HeartMate III צומק לגודל של יו-יו, והחלק המסתובב משתמש בטכנולוגיית ריחוף מגנטי – כמו זו שברכבות ה"מגלב" הסופר-מהירות בסין, גרמניה ויפן. "בלי ממברנות גמישות, מסתמים או מסבים מכניים, לא יהיו בעיות של בלאי", אומר כהן.
ב-20 בינואר 2015, בניתוח שארך יותר משמונה שעות, ראיתי כיצד מחליפים את לבה של עגלה קטנה בשם צ'יקלה ("מסטיק" בספרדית – היא נקראה כך כי הייתה לועסת כל הלילה) בשני מכשירי HeartMate III. צ'יקלה, כמו 75 עגלים לפניה, היא חלק מהמחקר שפרייז'ר וקואן מבצעים במכון הלב של טקסס. המטרה היא לראות אם הגוף מסוגל לשאת זרימת דם ללא שום דופק; "לנסות להבין מה הטבע מוכן לקבל, ומה לא", אומר כהן. למחרת הצטרפתי למנתח של צ'יקלה, כהן, ויחד הלכנו לראות מה מצבה. היא לעסה לה בנחת כתמיד, שמחה למראה וחיה – ללא דופק.
ה-HeartMate III עוד לא נוסה על בני אדם, אבל הדור הבא של הלבבות המלאכותיים נטולי הדופק כבר בדרך. המכשיר החדש נקרא BiVACOR (ראשי תיבות באנגלית ל"מכשיר סיוע דו-חדרי" מסתובב), וגם הוא משתמש בטכנולוגיית ריחוף מגנטי. ההבדל המרכזי, אומר קואן, הוא שבניגוד למכשירים קודמים, ה-BiVACOR אמור להוות תחליף מלא ללב – על הנייר הוא אמור להחזיק מעמד לעד. בבדיקות ראשוניות התגלה כי ה-BiVACOR חסכוני מאוד בהשוואה למכשירי לב מלאכותי קודמים, ומכיוון שהוא דורש פחות אנרגיה כדי לפעול, יש לו פוטנציאל להמשיך לפעול זמן רב יותר על סוללות פנימיות, אומר כהן. הגרסה הנוכחית תפעל על כעשרה וואט, ויהיו לה סוללות פנימיות שיבטיחו כי היא תמשיך לפעול במשך שעתיים או שלוש במקרה של ניתוק מהסוללה, שנישאת בווסט חיצוני. המטרה הסופית היא לייצר מערכת אלחוטית ולספק למכשיר כוח דרך העור בעזרת inductive coupling, עיקרון השדה המגנטי שעליו פועלות מברשות שיניים חשמליות. כהן מדמיין סליל מתחת לעור, ועוד אחד מחוץ לעור: בלי חוטים, רק שדה מגנטי משתנה שמטעין את המכשיר. משמעות הדבר תהיה שאין שבירה של העור, ולכן – כמו ב"אביוקור" החלוצי לפניו – הסיכון לזיהום יהיה קטן יותר.

הקרדיולוג דניאל טימס.
BiVACOR הוא פרי מוחו של דניאל טימס, מהנדס אוסטרלי שהגה את הרעיון לפני כ-15 שנה. חוקרי מכון הלב של טקסס התוודעו אליו בפגישה מקרית בכנס בסינגפור. כשפרייז'ר וכהן ראו את הרעיון שלו בספטמבר 2011, הם אמרו שזו התוכנית המתקדמת והמבריקה ביותר ללב מלאכותי שלם שהם נתקלו בה עד אז. הם עזרו לגייס כ-2.5 מיליון דולר במימון פרטי תוך שבוע אחד בלבד, ובעזרת הכסף הקים טימס חברה מסחרית (הנקראת גם היא BiVACOR) והעביר את כל הצוות שלו למעבדות מכון הלב של טקסס כדי לפתח את המכשיר ולערוך בדיקות.
קואן אומר שלעתים קרובות גוערים בו על הביטחון המוחלט שלו ב-BiVACOR ועל טענותיו שהמכשיר יוכל "להחזיק מעמד לעד". הוא מראה לי קופסה ובה קרוב למאה אבי-טיפוס בהדפסת תלת-ממד של הרוטור של BiVACOR, כל אחד שונה מעט מהאחרים. הצוות עורך ניסויים ללא הרף, הוא אומר, ומשתמש בתמיסת גליצרין 40 אחוז כדי לדמות דם. הם פיתחו כבר רוטורים שעובדים מצוין, אבל הם חושבים שאפשר עוד לשפר אותם. נכון לעכשיו, הם מתכננים להתחיל ניסויים בבעלי חיים בסוף 2016, ואם אלה יצליחו, הם יוכלו להתחיל ניסויים בבני אדם כבר בתחילת 2019. הוא מודה שברגע שכמות מסוימת מהמכשירים האלה יושתלו בבני אדם, נזדקק לשיטה סטנדרטית להערכת המדדים הרפואיים של המטופלים. כהן מתאר לעצמו שהם יוכלו לענוד צמידים, או אפילו לעשות קעקועים שיתריעו בפני אנשים אחרים כי הם נטולי דופק.
אני תוהה מה יחשבו אנשים על לבבות שלא פועמים. אולי הם יגיבו כמו שהגיבו המטופלים הראשונים שהוצע להם לעבור השתלת לב: התנגדות, ואחריה קבלה מכורח המציאות. "לכל הליך חדש יהיו מבקרים", אומר דנטון קולי הבלתי נלאה, המנטור של פרייז'ר. "ביום שבו כריסטיאן ברנרד עשה את השתלת הלב הראשונה, המבקרים היו קולניים לא פחות, ואולי אפילו יותר, מחסידי השתלות הלב [המלאכותיות]", הוא אומר. "יש הרבה מסתורין לגבי הלב והתפקוד שלו. אבל אני חשבתי שרוב המבקרים הם בורים, לא מעודכנים או פשוט נאחזים באמונות תפלות". קולי ביצע את השתלת הלב הראשונה על אדמת ארצות הברית במאי 1968. כיום, בגיל 94, הוא עדיין מוקיר את זיכרון היום שבו השתיל את הלב המלאכותי הראשון בהסקל קארפ ואת "הסיפוק שקיבלתי כשראיתי שהלב מחזיק את האיש הזה בחיים".
"תמיד חשבתי שללב יש תפקיד אחד בלבד – להזרים דם", הוא אומר. "במובן הזה מדובר באיבר פשוט להפליא".
 מחשבות מתחילות כאן
מחשבות מתחילות כאן

תגובות פייסבוק
בלי עבר, בלי עתיד, בלי פרצוף
סם קיןהם אינם זוכרים מי הם, הם נעלמים לימים, לשבועות, לתמיד. האם מדובר...
X רבע שעה
מחילה אינה מעשה גבורה
The Forgiveness Projectמוּאָלִימוּ ג'ונסון בילה את נעוריו המוקדמים במכירה ושימוש בסמים בלתי חוקיים ברחובות...
X 2 דקות
החלל שבינינו
אביבה גוטליב זורנברגמה שמאיים על האדם, על תודעתו ועל היכולת המילולית שלו הוא הלא־כלום...
X חצי שעה